~内科医が解説、栄養バランスから考える夏バテ予防法~
夏の暑さが続く中、「食欲が出ない」「身体がだるい」「朝起きても疲れが抜けない」といった症状でお困りの方が増えています。これらはすべて「夏バテ」の代表的なサインです。
仙台市若林区にある おきのメディカルクリニックでは、内科診療の中でも、こうした季節性の体調不良に対する栄養指導や生活習慣の見直しを大切にしています。今回は、専門的な視点から、夏バテ対策に有効な食事や水分補給のポイントをお伝えします。
◆ 夏バテの主な原因とは?
夏バテは、単に「暑さで疲れる」といった一時的な現象ではなく、複数の身体的・環境的ストレスが重なることで生じる、全身の機能低下と言えます。特に以下のような要因が複雑に絡み合って、体調不良を引き起こします。
暑さによる自律神経の乱れ
高温環境下では、私たちの身体は汗をかいたり血管を拡張させたりして、体温を下げようとします。これらの調節は自律神経(交感神経・副交感神経)が担っています。
しかし、連日の猛暑によりこの自律神経の働きが過剰に続くと、神経のバランスが崩れ、体温調整・血圧・消化機能・睡眠などの多岐にわたる身体機能が影響を受けます。これが、倦怠感や頭痛、胃腸障害、睡眠の質の低下などにつながります。
発汗による水分・電解質(ナトリウム・カリウムなど)の喪失
気温が高いと、身体は汗をかいて体温を調整しようとします。このとき同時に失われるのが、水分と電解質(ナトリウム・カリウム・マグネシウムなど)です。
水分だけでなく、これらのミネラルバランスが崩れると、脱水や筋肉のけいれん、疲労感、集中力の低下が起こりやすくなります。特に高齢者は喉の渇きを感じにくく、「かくれ脱水」に陥りやすいため、注意が必要です。
冷房環境と屋外の気温差による「寒暖差疲労」
現代の生活では、屋外と冷房の効いた室内との気温差が5~10℃以上になることもあります。この急激な寒暖差もまた、自律神経に大きな負担をかけます。
例えば、屋外で拡張していた血管が、室内で急に収縮すると、血流が不安定になり、頭痛や肩こり、むくみ、消化不良などの症状が現れます。このような状態を「寒暖差疲労」とも呼び、夏バテの大きな一因です。
食欲不振による栄養バランスの乱れ
暑さで食欲が落ち、「冷たい麺類やスイーツだけ」といった食生活が続くと、エネルギー不足・ビタミン・ミネラル・たんぱく質の不足が起こります。
特に、エネルギー代謝を支えるビタミンB群や、筋肉や免疫力を維持するタンパク質が不足すると、慢性的な疲労感や免疫低下に直結します。また、消化吸収力自体が低下しているため、「食べているつもりでも栄養が身にならない」状態に陥ることもあります。
総合的にみた夏バテの本質とは
夏バテとは、体温調節機能・水分電解質バランス・自律神経機能・栄養状態のすべてが一時的に破綻している状態ともいえます。つまり「身体が全体としてうまく機能していない」状態なのです。
このような状態を放置すると、熱中症や慢性疲労、免疫低下による感染症リスクにもつながりかねません。
◆ 夏バテ対策におすすめの食事・栄養素
夏の体調不良を防ぐためには、一時的な「食べやすさ」だけでなく、身体機能を支える栄養素をしっかり補うことが大切です。以下に、夏バテ予防・改善に有効な栄養素と食材、そしてその根拠を解説します。
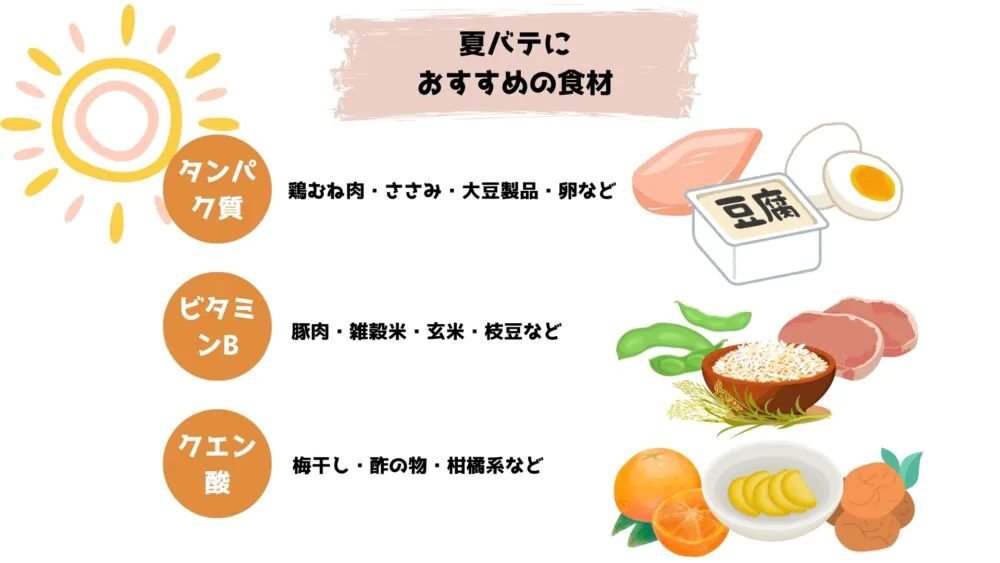
タンパク質で体力と免疫力を支える
消化器機能低下によるタンパク質不足は、筋肉量の減少だけでなく、IgAなどの免疫指標の低下にもつながる可能性があります(複数の栄養疫学研究で指摘)。特に高齢者では、熱中症や感染症抵抗力の低下が問題となります。
おすすめ食材:
-
鶏むね肉・ささみ:低脂肪かつ高たんぱく、ビタミンB6も含み代謝を助けます。
-
大豆製品(豆腐・納豆):植物性にもかかわらず消化吸収がよく、胃腸への負担が少ないです。
-
卵:必須アミノ酸をバランスよく含み、消化性・実用性とも優れた完全食です。
ビタミンB群で疲労回復と代謝促進
ビタミンB群は、糖質・脂質・タンパク質をATPに変える補酵素として核となる役割を果たします。実際、28日間にわたるビタミンB複合体のサプリメント摂取により、疲労関連代謝物(乳酸・アンモニア)の血中濃度が有意に低下し、運動耐久性が1.26倍に改善したという報告があります PMC。
さらに、IBD患者の慢性疲労症状に対し、高用量ビタミンB1(チアミン)投与により有意な疲労改善が見られた二重盲検クロスオーバー試験も報告されています(600~1800 mg/日、4週間) BioMed CentralPubMedliebertpub.com。
おすすめ食材:
-
豚肉(ヒレ・ロース):特にビタミンB1が豊富。にんにくや玉ねぎとともに摂ることで吸収も促進。
-
雑穀米・玄米:ビタミンB2・B3・マグネシウムなども一括補給でき、腸内環境を整える効果も期待。
-
枝豆:ビタミンB1とともにたんぱく質・カリウムを含むため、水分・電解質の保持にも役立ちます。
クエン酸で疲労物質の分解を促す
体内に蓄積した乳酸などの疲労物質は、倦怠感や筋疲労の原因になります。クエン酸はTCA回路(クエン酸回路)を活性化し、細胞内でのATP産生効率を上げることで代謝改善を促します。さらに、唾液・胃酸の分泌を刺激することで食欲不振の改善や消化吸収力の向上にも貢献します。
おすすめ食材:
-
梅干し:クエン酸+ナトリウム補給を同時にできるため、脱水や電解質不足にも効果的。
-
酢の物(米酢・黒酢):胃に優しく、さっぱりとした味わいで夏でも食事が続けやすくなります。
-
柑橘類(レモン・グレープフルーツ):そのままでも、炭酸水やドレッシングに加えても工夫して摂取可能です。
調理法にも工夫を:消化吸収効率を高める工学的アプローチ
夏場は胃腸の血流が低下し、消化酵素の分泌も減少するため、冷たい食事や脂っこいものは吸収効率をさらに悪化させます。医学的には、「交感神経優位により、胃腸運動・消化液分泌が抑制される」状態であり、この時期の調理法選びが重要となります。
おすすめの調理法:
-
煮る/蒸す/茹でる:油分を控えつつ素材の栄養と水分を活かし、胃腸への負担を減らします。
-
あんかけ・とろみ料理:胃粘膜の保護に役立ち、高齢者や食べづらい方にも向きます。
-
酸味・香味野菜(しょうが・みょうが)を活用:消化を助け、食欲を刺激する働きがあります。
夏バテ対策では、「食べやすい」だけでなく、「体にきちんと吸収される」ことが大切です。栄養素を効率よく取り入れ、夏の暑さに負けない身体をつくるために、食材選びと調理法の両面からのアプローチを心がけましょう。
◆ 夏バテを防ぐ正しい水分補給法
水分補給はこまめに・バランスよく
「のどが渇いた」と感じる前に、こまめな水分補給を行うことがポイントです。特に高齢者やお子さんは脱水に気づきにくいため注意が必要です。
おすすめの飲み物:
-
麦茶(ノンカフェインでミネラル補給)
-
経口補水液(大量に汗をかいた時に)
-
自作スポーツドリンク(塩+砂糖+レモン+水)
※冷たい飲み物の摂りすぎは胃腸に負担をかけるため、常温またはやや冷たい程度が理想です。
生活習慣の見直しも夏バテ対策に
食事と並んで、日々の生活リズムを整えることは夏バテ予防に不可欠です。とくに自律神経の働きをサポートし、体の恒常性(ホメオスタシス)を保つためには、以下のような生活習慣の見直しが効果的です。
朝食で体内時計をリセット・体温と代謝を上げる
朝食は、体内時計(概日リズム)をリセットする重要なスイッチです。朝食をとることで交感神経が優位になり、体温や代謝が上がって「活動モード」に入ることができます。夏は夜間の寝苦しさで睡眠が浅くなりがちですが、朝食をとることで生活リズムが整い、自律神経のバランスも安定しやすくなります。
特に、炭水化物とタンパク質を組み合わせた食事(例:ごはん+卵+納豆など)は血糖値の急激な上昇を防ぎ、エネルギーの安定供給にも役立ちます。
質の良い睡眠で自律神経を整える
睡眠中は副交感神経が優位になり、体の修復や疲労回復が行われます。ところが、夏は室温や湿度の高さ、寝苦しさなどにより睡眠の質が低下しがちです。寝室の温度は26〜28℃、湿度50〜60%を保つのが理想とされ、必要に応じてエアコンや除湿器を活用しましょう。
また、寝る前のスマホ・テレビなどのブルーライトはメラトニンの分泌を妨げ、入眠を遅らせます。入浴で深部体温を適度に上げたあと、自然に体温が下がるタイミングで眠りにつくのが理想です。
軽い運動やストレッチで血流と代謝を促進
暑さで活動量が減ると、筋肉量が低下し、基礎代謝も落ちてしまいます。体温調整機能や血液循環の低下にもつながり、夏バテを悪化させる要因となります。
そこで、無理のない範囲でのウォーキングやストレッチ、室内での軽い筋トレなどを継続することで、血流が促進され、体の熱放散機能や自律神経の働きも整いやすくなります。特に、日中の気温が下がる朝や夕方の運動が理想です。
◆ 夏バテかな?と思ったら早めに受診を
「なんとなく不調が続く」「疲れやすい」と感じたら、それは身体からのサインかもしれません。
おきのメディカルクリニック(仙台市若林区)では、夏の体調管理に関する内科的なご相談を随時受け付けております。
必要に応じて、栄養相談や点滴によるサポートも行っています。お気軽にご相談ください。
クリニック情報・アクセス
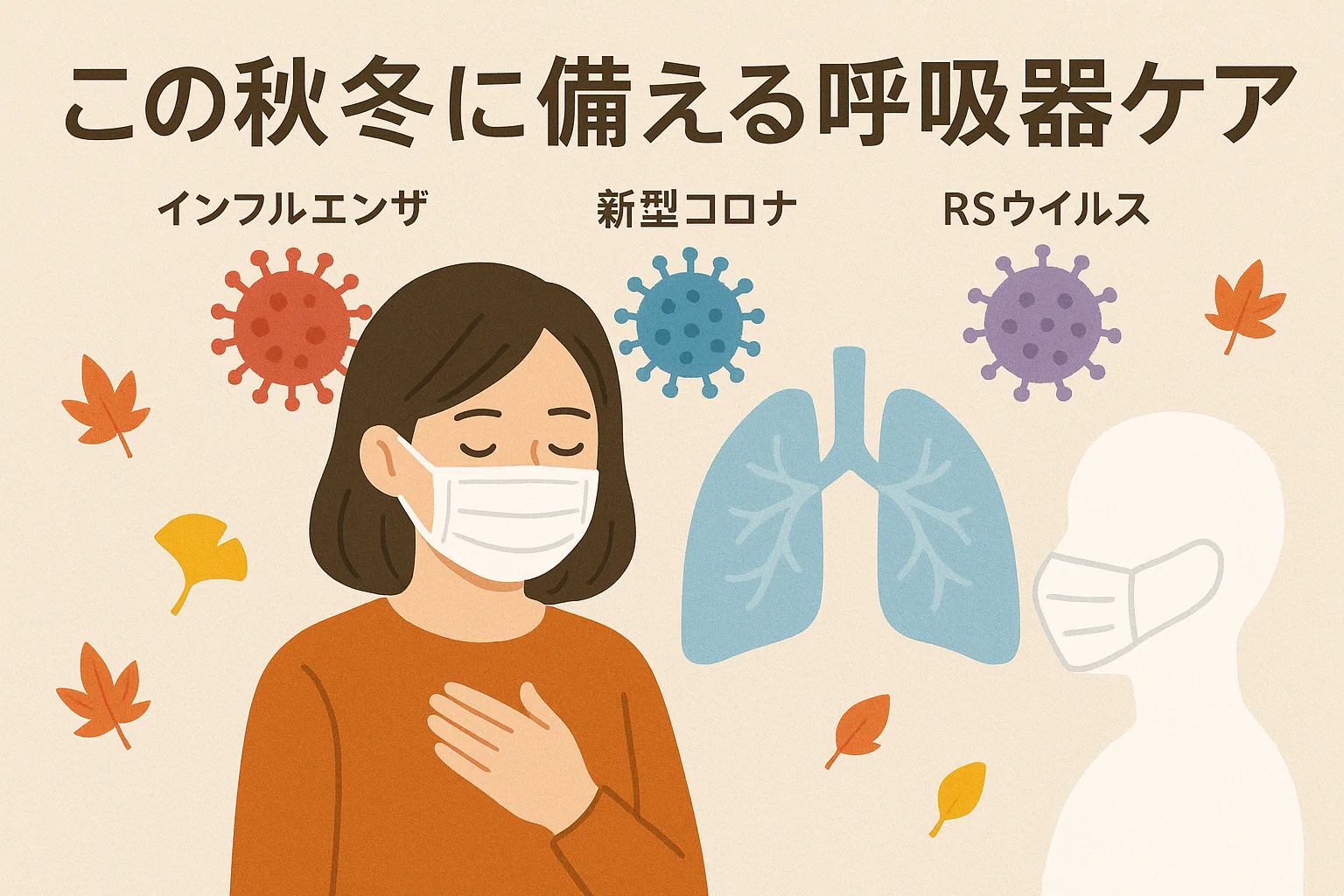
 寒気を迎え、体調管理が特に重要になる時期となりました。 インフルエンザや新型コロナウイルスの流行に加え、肺炎や帯状疱疹など、重症化リスクの高い感染症にも注意が必要です。
寒気を迎え、体調管理が特に重要になる時期となりました。 インフルエンザや新型コロナウイルスの流行に加え、肺炎や帯状疱疹など、重症化リスクの高い感染症にも注意が必要です。











 管理栄養士が解説!脳に良い朝ごはん5選
管理栄養士が解説!脳に良い朝ごはん5選








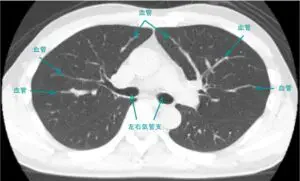
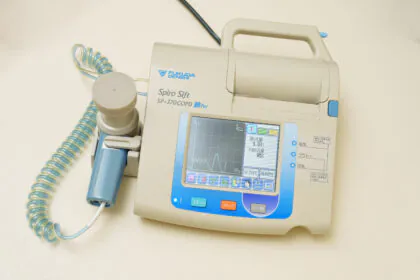 スパイロメトリーは、患者さまの肺の働きを客観的に数値で評価する検査です。息を深く吸い込み、できるだけ速く長く息を吐くことで、肺の空気の出入りの状態を測定します。この検査により、気道の狭窄や閉塞の有無を判断し、喘息や慢性閉塞性肺疾患(COPD)の診断や重症度の評価に役立ちます。検査は非侵襲的で、痛みもなく数分で終了します。
スパイロメトリーは、患者さまの肺の働きを客観的に数値で評価する検査です。息を深く吸い込み、できるだけ速く長く息を吐くことで、肺の空気の出入りの状態を測定します。この検査により、気道の狭窄や閉塞の有無を判断し、喘息や慢性閉塞性肺疾患(COPD)の診断や重症度の評価に役立ちます。検査は非侵襲的で、痛みもなく数分で終了します。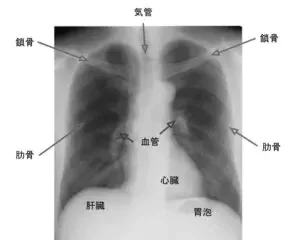 胸部X線(レントゲン)は、肺や胸郭の状態を画像で確
胸部X線(レントゲン)は、肺や胸郭の状態を画像で確
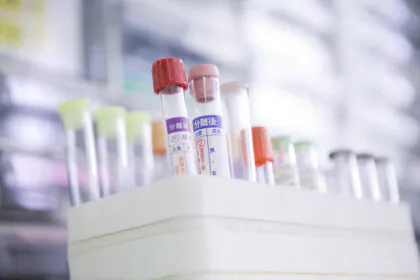 必要に応じて、咳や痰の原因を調べるための喀痰培養検査を行います。これは、細菌やウイルスの有無を調べ、適切な抗菌薬の選択に役立ちます。また、流行時期にはインフルエンザ検査やコロナウイルス検査も実施し、感染症の診断に役立てています。
必要に応じて、咳や痰の原因を調べるための喀痰培養検査を行います。これは、細菌やウイルスの有無を調べ、適切な抗菌薬の選択に役立ちます。また、流行時期にはインフルエンザ検査やコロナウイルス検査も実施し、感染症の診断に役立てています。



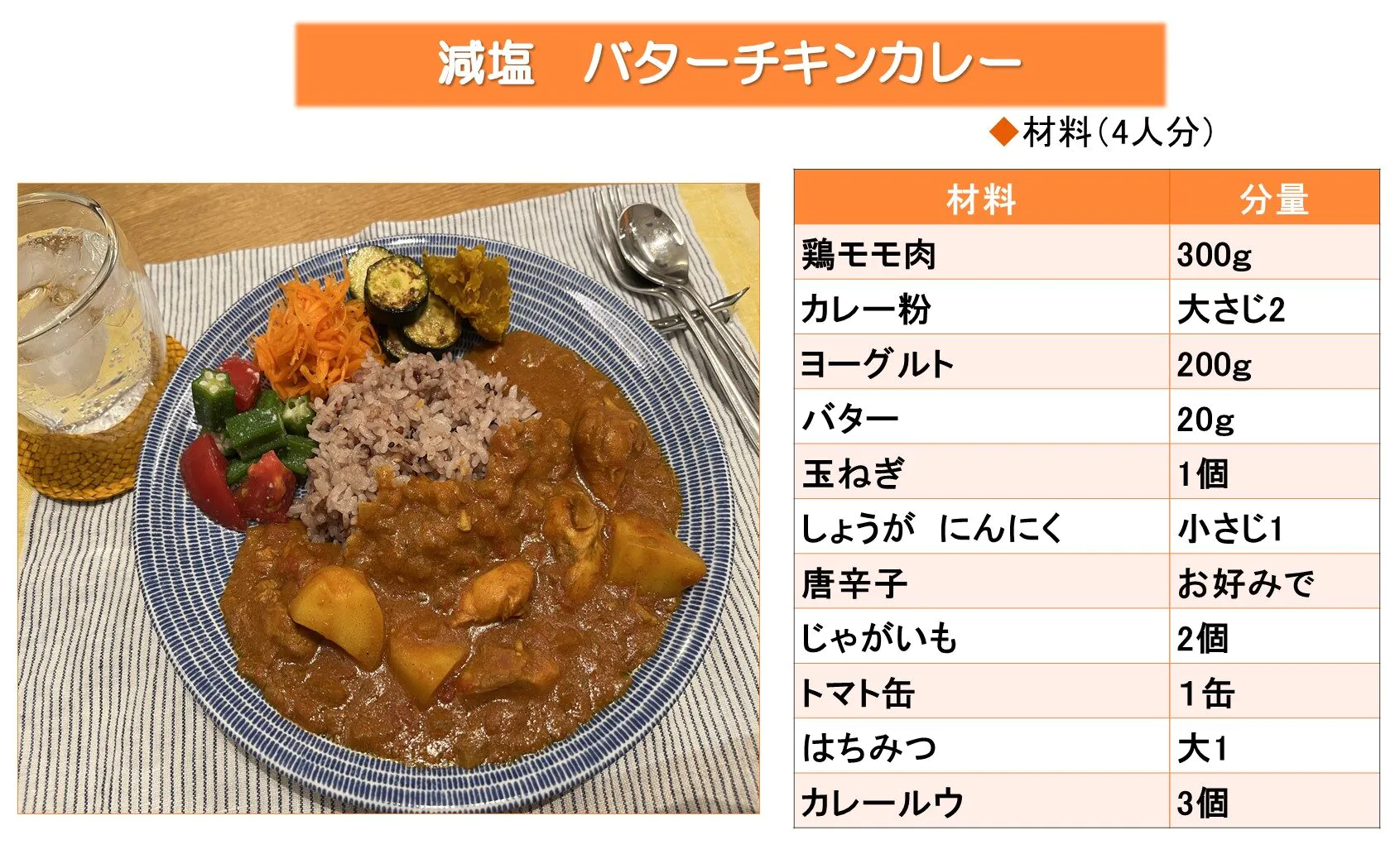
 ♦作り方♦
♦作り方♦


 ◆作り方
◆作り方


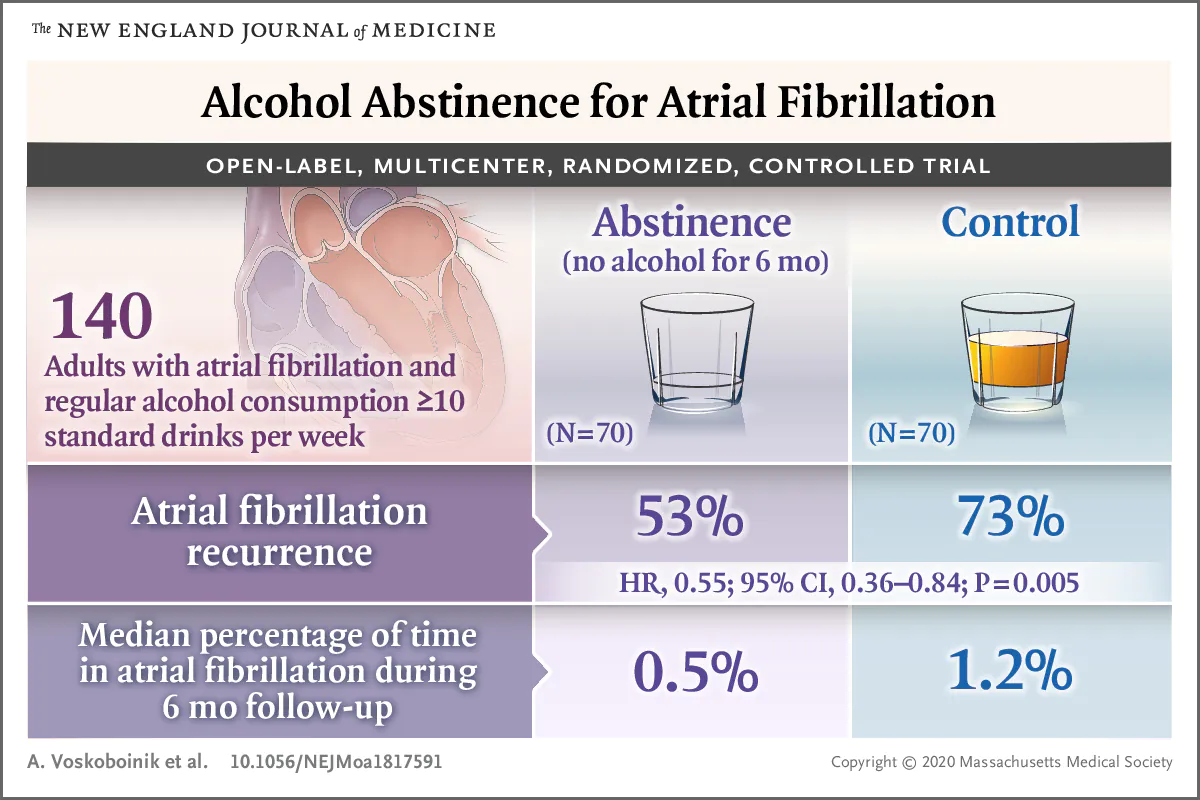
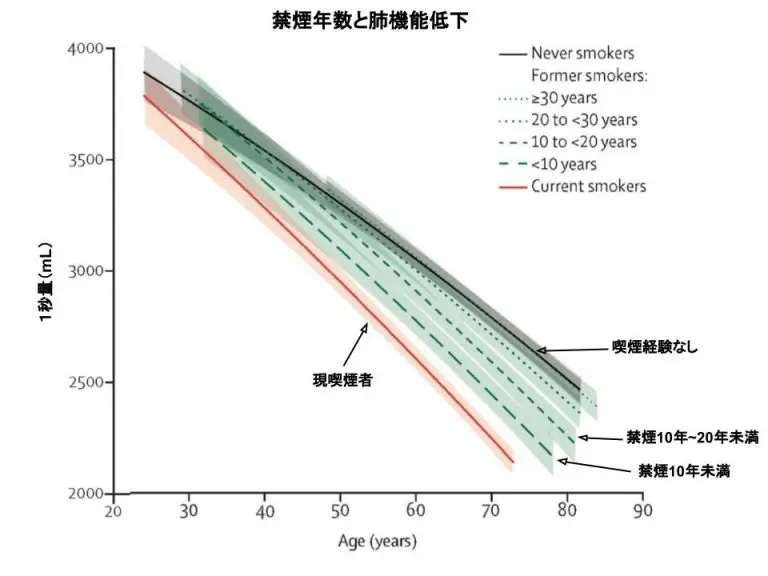
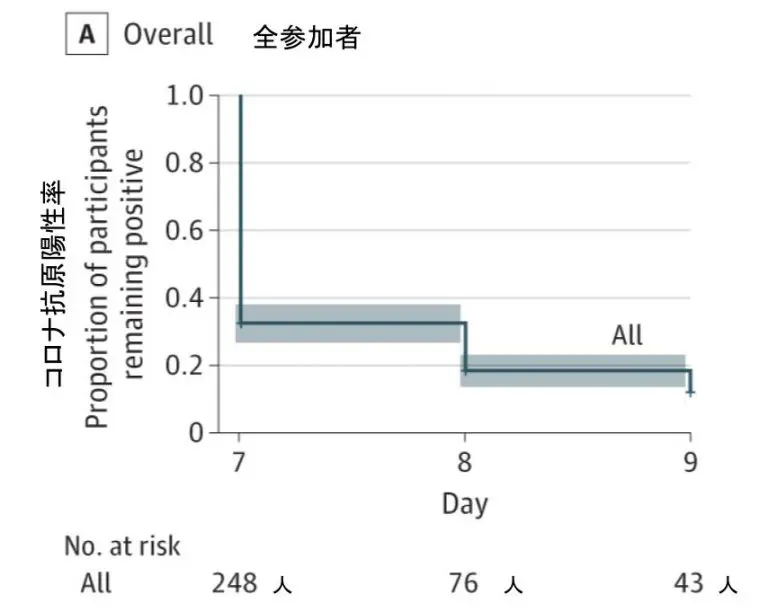

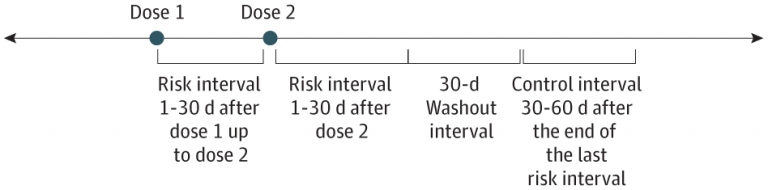
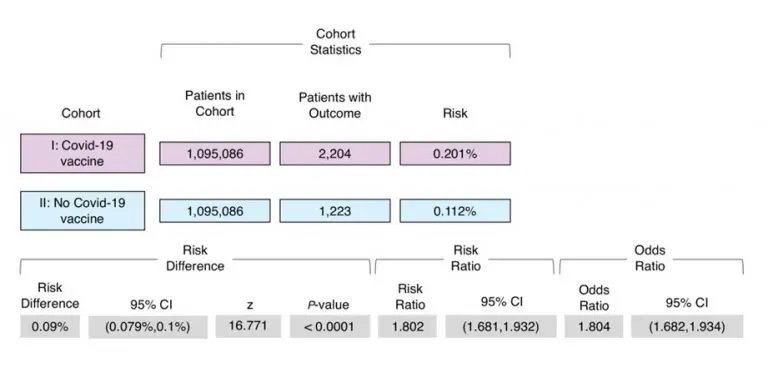
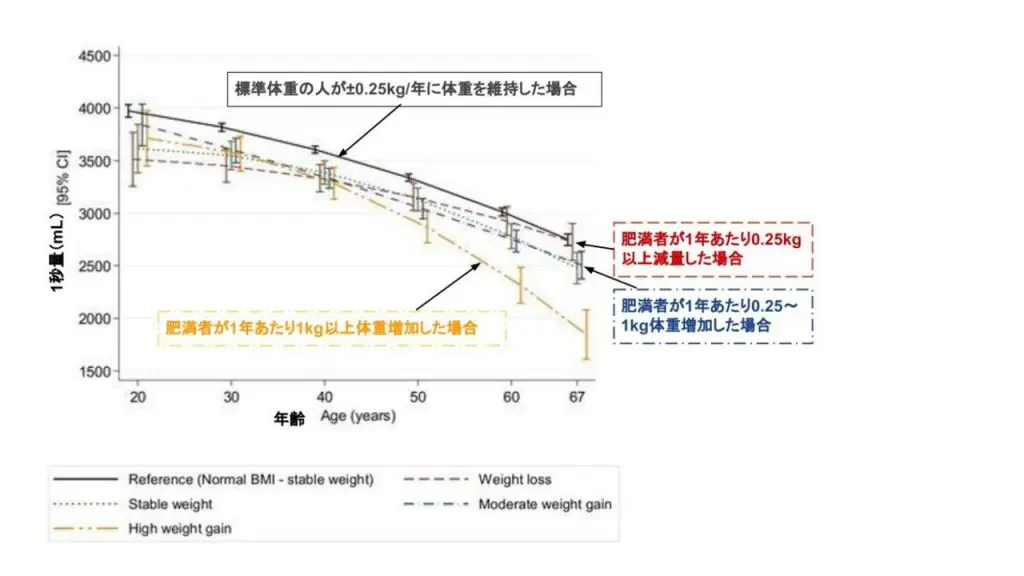

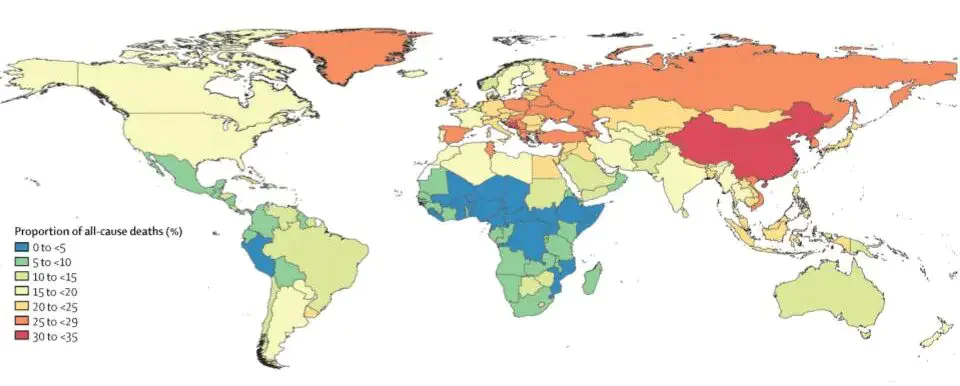
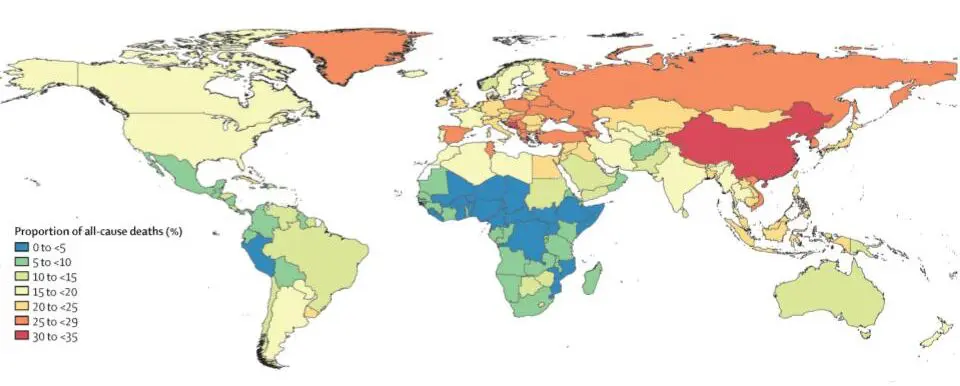 以下、本文要旨の翻訳です。
以下、本文要旨の翻訳です。